当院の特徴
玄々堂君津病院副院長 荻野 良郎
食事として摂取される糖質は小腸で分解され、血液中に吸収されます。またタンパク質の50%、脂質の10%が時間をかけてブドウ糖に作りかえられます。これらのブドウ糖は、膵臓から分泌されるインスリンによって肝臓、筋肉、脂肪に貯えられます。逆に空腹時には肝臓などに貯蔵したブドウ糖が分解され血液に送りだされ身体で利用されます。このようにして血糖は厳密にコントロールされ空腹時の正常値を70-109mg/dlに食後は最大でも140-160mg/dl以下に維持されています。このインスリンの分泌が不足したり、働きが低下すると、血液中のブドウ糖が上昇し糖尿病になります。
糖尿病は1型、2型、その他の原因、妊娠糖尿病の4種に分類されます。
その中でも最も多い2型糖尿病(以前は成人型あるいはインスリン非依存性と呼ばれて、全糖尿病の約95%を占めます)の原因は、遺伝的に糖尿病に罹患しやす い体質に、高脂肪食を含む過食、運動不足、ストレス、加齢などが関与し発症するとされています。日本では2012年には950万人が糖尿病、1100万人 が境界型(予備群)と推定されています。
糖尿病では、血糖値が高いまま(コントロールが良くないといいますが)放置されますと合併症が徐々に進行します。ただ自覚症状が軽度なため気づかれないまま何年も経過したり、途中で治療あるいは診察が中断されやすい病気です。
糖尿病特有の合併症には神経症、網膜症と腎症が あります。神経症は足の先端や足底のしびれ、違和感、感覚低下があります。網膜症は軽度な眼底出血からはじまりますが、初期には視力障害がないことも よくあります。腎症は尿中に蛋白が出現し、これも自覚症状を伴いません。このように、初期には症状が伴わないことも多くありますが、長期に高い血糖が持続しますと視力障害、むくみどの症状が出現してきます。成人における失明の原因は糖尿病網膜症が3大疾患の一因であり、腎不全での新規人工透析導入の45-43%は糖尿病腎症で、残念ながらに第一位となっています。
糖尿病では境界型糖尿病(予備群)の状態から動脈硬化が進行するといわれています。全身の動脈硬化による疾患は狭心症や心筋梗塞などの心疾患、脳疾患、末梢動脈疾患などがあります。このため早期から良好な血糖コントロールが必要です。
糖尿病学会の治療ガイドでは、血糖コントロールの目標は下記のようになっています。
血糖正常化を目指す際の目標 HbA1c6.0%未満
合併症予防のための目標 HbA1c7.0%未満
治療強化が困難際の目標 HbA1c8.0%未満
注:HbA1c(ヘモグロビンエーワンシー)とは赤血球中のヘモグロビンに結合したブドウ糖の量ですが、最近1~2ヶ月間のコントロールを反映する最も有用な指標とされています。当院でもこのHbA1cを2分足らずで測定する機器を使用し、最近のコントロール状態を診察当日に伝え治療に役立てています。しかしコントロールの困難さは年齢、現在の合併症、糖尿病の型でも違いますので、常に目標値に近づける努力をして下さい。
食事療法:医師が患者さんの身長・体重・仕事強度を考慮し食事摂取量を決めます。食事のコントロールは難しいと思われがちですが、治療の基本です。栄養士と何度でも相談し理解して下さい。テレビ、ラジオ、新聞、週刊誌での記事に惑わされずしっかりした知識をつけて下さい。
運動療法:まず始めることが大切です。食後1時間後に30分以上散歩をできれば1日2回しましょう。スピードはやや疲れるくらいを目標にして下さい。万歩計を使用している方は一日10000歩を目標にして下さい。 一般に1000歩で10分くらいと考えて下さい。 時間のない方は筋肉トレーニングでも最近十分な効果が報告されています。薬物治療中で空腹時血糖が低目の方、足に問題のある方、腰痛、関節痛、合併症で運動制限のある方は、医師や看護婦に相談が必要です。
薬物療法:食事、運動療法をしっかり行なっていても数年経過すると徐々に血糖は上昇すると言われています。この場合、薬物療法が必要になります。
a) 経口血糖降下剤:最近は有効な薬剤が次々に開発された、7系統の薬剤が利用可能となりました。
b) 注射製剤:インスリン、GLP1作動薬:進行性合併症、感染症や大手術、糖尿病の型、経口薬でコントロール不十分かつ将来の合併症が強く心配な場合に使用します。針は大変細く、操作も簡単になっています。一部の方は血糖が改善したあとに経口剤に変更も可能です。最近は1週間に1度の注射でよいものや長時間効くインスリンなどが使用可能 となっています。
経口剤もインスリンも過度に効きすぎますと(一般には血糖値が70以下)動悸、冷感、不快感、空腹感などの低血糖症状が出現しますが、糖分の摂取にて改善します。食事摂取量や摂取時間、運動量なども安定させる必要があります。
糖尿病は高血圧症や脂質異常症(高コレステロール血症、高中性脂肪血症、低HDL血症)も高頻度に合併します。これらの疾患は糖尿病とともに動脈硬化を伴いやすいのですが、この3つが揃うと動脈硬化が急速に進行します。このため糖尿病では血圧の目標は、130/80未満、腎症や心疾患を伴う場合も130/80未満が推奨されています。さらにLDL(悪玉)コレステロール120以下、中性脂肪150以下とされていますが、更に厳しくコントロールすることによって、心血管を保護します。食生活の改善、塩分摂取の制限、運動療法を行なっても上記の目標値まで達しない場合は薬による治療が必要になります。
糖尿病に合併しやすい疾患は他にいろいろあります。そしてこれらは生命をおびやかします。
動脈硬化症 血糖コントロールの良い方でも脳血管障害、狭心症・心筋梗塞、末梢動脈障害が健康な方の2倍、コントロールの悪い方では4~7倍多いとされています。このため血圧・脂質異常症ともに是正しましょう。
がん 健康な方に比べ、男女とも1.2~1.3倍がんの発症率が高いとされています。ほぼすべてのがんが増加します。特に肝臓・膵臓がんが多くなります。
認知症 アルツハイマー型認知症を含む認知症が2~3倍多くなり、逆に、低血糖でも増加します。
歯周病 血糖コントロールを悪化させ、心血管疾患にも悪影響を与えます。
骨粗しょう症 骨密度以上に骨質(骨の強さ)が低下し骨折しやすくなっています。一部の経口血糖降下剤の影響も指摘されています。
CDE-J(日本糖尿病療養指導士認定機構が認定した糖尿病療養指導師)9名さらに千葉県医学支援機構が認定したCDE-Chibaの 資格を持つクラークと検査技師が中心となり、診察室周辺に看護師・栄養師・薬剤師が常駐し、さまざまな視点から問題の解決をはかります。たとえば看護師は足の問題(こむら返り、しびれ、感染、胼胝、魚の目、冷え、壊疽など)、栄養士は診察で塩分、コレステロールのワンポイト指導、基本的な問題(糖尿病食事療法や腎臓病の食事療法)は隣接の療養指導室でコンピューターなどを使用し説明します。薬剤師は薬が患者さんの病態にどのように役立っているかを説明し、正しく服用されているかフォローします。このようにチームで連係し診察にあたっています。
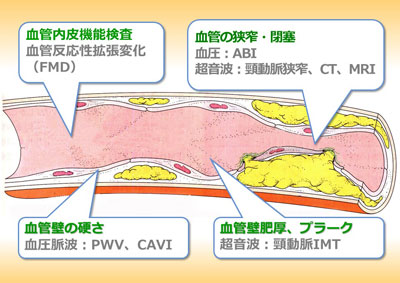 動脈硬化症検査 頸動脈エコー、Cavi(心臓足首血管指数検査)、MRA(MRIによる血管撮影)といった検査に加え、FMD(血管内皮機能検査)の検査ができるようになりました。頸動脈エコー、Cavi、MRAは残念ながらすでにできてしまった動脈硬化を検出する検査です。これらに対しFMD検査は可逆性の動脈硬化を検出し、生活習慣改善と薬物治療の適切な選択により正常化をもたらすことを示す、いわばナビゲーションができる検査法です。10年後20年後にも動脈硬化が進行していない治療法が選択可能となったのです。
動脈硬化症検査 頸動脈エコー、Cavi(心臓足首血管指数検査)、MRA(MRIによる血管撮影)といった検査に加え、FMD(血管内皮機能検査)の検査ができるようになりました。頸動脈エコー、Cavi、MRAは残念ながらすでにできてしまった動脈硬化を検出する検査です。これらに対しFMD検査は可逆性の動脈硬化を検出し、生活習慣改善と薬物治療の適切な選択により正常化をもたらすことを示す、いわばナビゲーションができる検査法です。10年後20年後にも動脈硬化が進行していない治療法が選択可能となったのです。
がん早期発見啓蒙:糖尿病にがんが多く発症することは先に述べました。原因もいろいろ考えられていますが、やはり有効なのは早期発見です。当院は検診状況を毎年確認し未検査の場合は当院などでの検査をすすめています。血糖コントロールが良好であることと同時にがんの早期発見も大切な診療と考えています。
以上の理念のもとに糖尿病と糖尿病をとりまく疾患のトータルケアをチームで診療しています。